La comezón dolorosa puede ser un indicio de diversas condiciones que, aunque presenten síntomas similares, tienen causas y tratamientos distintos. Es crucial diferenciar entre afecciones como la vaginosis bacteriana y las infecciones vaginales por levaduras, así como comprender el impacto de estas en el contexto de las infecciones del tracto urinario (ITU).
Diferencias Clave: Vaginosis Bacteriana e Infección Vaginal por Levaduras
La vaginosis bacteriana y las infecciones vaginales por levaduras pueden presentar algunos síntomas que lucen similares, pero tienen causas diferentes y requieren tratamientos distintos. Si bien existen remedios de venta libre para las infecciones por levaduras, la vaginosis bacteriana normalmente requiere medicamentos con prescripción. Ambas recaen dentro de la amplia categoría de infecciones vaginales llamadas vaginitis, las cuales son muy comunes en las mujeres y normalmente se tratan de manera eficaz, sin problemas a largo plazo.
Vaginosis Bacteriana
La vaginosis bacteriana es resultado del crecimiento excesivo de uno o varios organismos que normalmente se encuentran presentes en la vagina. Una de las razones más comunes para el crecimiento excesivo de bacterias anaerobias son las duchas vaginales, es decir, los enjuagues de la vagina con agua y una sustancia limpiadora.
Los síntomas de la vaginosis bacteriana generalmente incluyen la presencia de secreción vaginal. En la vaginosis bacteriana, la secreción es más líquida y de color gris o amarillo. Además, se relaciona con mal olor “a pescado” en la vagina.
Los medicamentos recetados, como el metronidazol, la clindamicina y el tinidazol, por lo general surten efecto en la vaginosis bacteriana.
Infección Vaginal por Levaduras (Candidiasis Vaginal)
A diferencia de la vaginosis bacteriana, la infección vaginal por levaduras es consecuencia de un hongo, llamado cándida, que también es un microorganismo normalmente presente en la vagina. La vagina contiene de forma natural una mezcla equilibrada de levaduras y bacterias. Existen varios factores que pueden conducir al crecimiento excesivo de levaduras en la vagina. Una mujer puede correr más riesgo de padecer infecciones por levaduras cuando toma antibióticos con regularidad. El consumo de antibióticos también puede reducir la cantidad de lactobacilos presentes en la vagina y así permitir el crecimiento excesivo de las levaduras.
En la infección por levaduras, la secreción suele ser espesa y de color blanco, con apariencia parecida al requesón. La mayoría de las mujeres no perciben ningún mal olor. La infección por levaduras también suele producir comezón, especialmente en las mujeres más jóvenes, y puede incluir una sensación de ardor, particularmente al orinar.
La infección por levaduras puede tratarse con medicamentos de venta libre, pero cuando no existe seguridad respecto a la causa de los síntomas, es preciso acudir al médico. Para las infecciones por levaduras, normalmente todo lo que se requiere son cremas antimicóticas, ungüentos, tabletas o supositorios para restablecer el equilibrio vaginal entre bacterias y levaduras a fin de eliminar los síntomas.
Comprendiendo las Infecciones del Tracto Urinario (ITU)
Las infecciones urinarias son un problema de salud común que afecta a muchas personas en algún momento de sus vidas. Una infección del tracto urinario (ITU) es una infección que afecta cualquier parte del sistema urinario, que incluye los riñones, la vejiga, los uréteres (tubos que conectan los riñones y la vejiga) y la uretra (conducto a través del cual la orina sale del cuerpo).
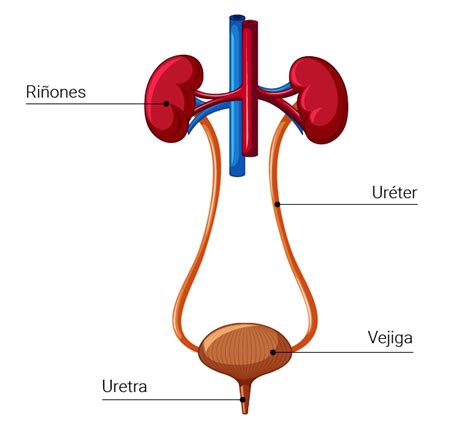
Estas infecciones pueden ser causadas por bacterias que se introducen en el sistema urinario, generalmente a través de la uretra, y se multiplican en la vejiga o en otros órganos del tracto urinario. Las infecciones del tracto urinario son más comunes en las mujeres debido a que su uretra es más corta, lo que facilita la entrada de bacterias.
Tipos de Infecciones del Tracto Urinario
- Infección de la uretra (Uretritis): Es una inflamación e infección de la uretra, el conducto que transporta la orina desde la vejiga hacia el exterior del cuerpo. Generalmente, está causada por bacterias transmitidas sexualmente, como la Chlamydia trachomatis o la Neisseria gonorrhoeae.
- Infección de la vejiga (Cistitis): Es una infección de la vejiga urinaria, que es el órgano responsable de almacenar la orina antes de su eliminación. La mayoría de las cistitis son causadas por bacterias intestinales, como la Escherichia coli (E. coli). Casi la mitad de todas las mujeres experimentarán al menos un episodio de cistitis durante su vida.
- Infección de los uréteres (Ureteritis): Es una infección de los uréteres, los tubos que transportan la orina desde los riñones hasta la vejiga.
- Infección renal (Pielonefritis): Es una infección bacteriana grave que afecta los riñones. Puede ser el resultado de una infección ascendente desde la vejiga o de bacterias que ingresan al torrente sanguíneo y se alojan en los riñones.
Síntomas y Diagnóstico de la ITU
Los síntomas típicos de una infección urinaria incluyen ardor al orinar, necesidad frecuente y urgente de orinar, orina turbia o con mal olor, y sensación de presión o dolor en la parte baja del abdomen. En el caso de pielonefritis, los síntomas incluyen dolor intenso en la espalda o los costados, fiebre alta, escalofríos, náuseas y vómitos. En pacientes ancianos o inmunocomprometidos, los síntomas pueden ser mucho más sutiles, presentando sólo dolor epigástrico o malestar abdominal, o pueden estar asintomáticos.
Si se presentan síntomas, la mejor forma de diagnosticar una ITU es a través de una muestra de cultivo de orina, que permite comprobar si hay una infección y qué la causa, guiando el tratamiento adecuado. Se realizará un análisis de orina para detectar la presencia de bacterias, glóbulos blancos y otros indicadores de infección. El diagnóstico molecular, como la PCR, también puede identificar la causa de la infección urinaria rápidamente.
El tratamiento estándar para las infecciones urinarias implica el uso de antibióticos para eliminar las bacterias causantes de la infección. Su proveedor de atención médica también podría recomendarle medicamentos para ayudar a aliviar el dolor o el malestar.
Complicaciones de una ITU no Tratada
Hay algunos signos y síntomas que podrían indicar la presencia de una infección urinaria grave, como la pielonefritis:
- Fiebre alta: Generalmente superior a 38 grados Celsius.
- Propagación de la infección: Una ITU no tratada puede propagarse hacia arriba a lo largo del tracto urinario, alcanzando los uréteres y los riñones.
- Infección recurrente: Si una ITU no se trata adecuadamente, existe un riesgo de que la infección se vuelva recurrente.
- Sepsis: En casos muy graves, una ITU no tratada puede llevar a la sepsis, una infección generalizada y potencialmente mortal.
- Complicaciones en el embarazo: Las ITUs no tratadas durante el embarazo pueden aumentar el riesgo de complicaciones tanto para la madre como para el feto.
Infecciones Urinarias Recurrentes: Causas y Factores de Riesgo
Las infecciones urinarias recurrentes pueden ser muy molestas y afectar significativamente la calidad de vida de quienes las padecen. Una ITU recurrente se define como la presencia de al menos tres episodios en un año o dos en los últimos seis meses.
Tipos de Recurrencia
- Reinfección: Cada cistitis se resuelve antes de que aparezca la siguiente, y si reaparece, suele estar ocasionada por un microorganismo (bacteria) diferente al del primer episodio.
- Recaída (o recidiva): Está producida por la misma bacteria que provocó la cistitis inicial.
Factores de Riesgo
La mayoría de las recurrencias (78%) son causadas por Escherichia coli (E.coli). Aunque en raras ocasiones existen anormalidades anatómicas o funcionales del aparato urinario como responsables de la recurrencia, no es habitualmente necesario ir a su búsqueda.
Factores de Riesgo Generales:
- Cálculos en la vejiga o los riñones.
- No vaciar la vejiga por completo al orinar o contener la orina, lo que favorece el crecimiento bacteriano.
- Cateterización urinaria.
- Divertículos o bolsas de pus conectadas a la uretra.
- Enfermedades del sistema nervioso que afectan la vejiga, como la vejiga neurogénica.
Factores de Riesgo Específicos en Mujeres:
- Anatomía femenina: La uretra femenina tiene una corta longitud (entre 3 y 5 centímetros), mucho menor que la del varón, lo que facilita la entrada de microorganismos a la vejiga.
- Relaciones sexuales: No por la actividad sexual en sí, sino porque el masaje uretral puede facilitar la ascensión de bacterias hasta la vejiga. Las mujeres sexualmente activas son más proclives a padecerlas, aumentando el riesgo con la frecuencia y los cambios de pareja.
- Cambios hormonales: La menstruación, el embarazo, el parto, el puerperio, la menopausia o el envejecimiento pueden desencadenar cistitis por alteraciones en el pH vaginal. La falta de estrógeno en la vagina durante la menopausia permite que las bacterias nocivas crezcan con mayor facilidad.
- Uso de espermicida: Puede disminuir la cantidad de bacterias buenas.
- Irrigaciones vaginales (duchas vaginales): Pueden disminuir la cantidad de bacterias buenas y cambiar el pH vaginal.
- Higiene rectal deficiente: Las bacterias del recto podrían ingresar a la uretra, especialmente con diarrea o incontinencia fecal.
- Incontinencia urinaria y prolapso de órganos pélvicos (POP): Asociado al uso de absorbentes o a un vaciado incompleto de la vejiga.
Otros Factores:
- Factores genéticos: Ciertas predisposiciones innatas pueden influir. Las personas con el grupo sanguíneo B (B y AB) tienen mayor susceptibilidad a las infecciones urinarias por enterobacterias gram negativas, como E. coli.
- Uso y abuso de antibióticos: Puede favorecer la aparición de una infección de orina recurrente al alterar la microbiota.
- Ingresos hospitalarios y catéteres: Es frecuente que las personas conectadas a una sonda o catéter urinario padezcan infecciones de orina.
Causas y Recomendaciones para EVITAR Infecciones Urinarias en Mujeres
El Impacto de los Antibióticos en la Microbiota y las Infecciones por Levaduras
El origen de muchas patologías, incluyendo la cistitis, es intestinal. La mayoría de las infecciones urinarias son causadas por anaerobios facultativos generalmente originarios de la flora intestinal. La Escherichia coli (E. Coli) es el agente causal más común de las infecciones del tracto urinario, representando el 85% de las adquiridas en la comunidad y el 50% de las nosocomiales.
Alteración de la Microbiota por Antibióticos
El consumo de antibióticos para combatir la cistitis, al ser consumidos de manera oral, destruye la microbiota fisiológica que hace frente al crecimiento de patógenos. De esta manera, después del tratamiento, el nicho dejado por las bacterias buenas va a ser ocupado por bacterias patógenas (entre las que se encuentran E. coli y otras bacterias causantes de cistitis).
El gran riesgo del consumo de antibióticos para esta infección es que la bacteria infecciosa se hará resistente al fármaco por su uso repetitivo, lo que pone en riesgo serio a la persona en sucesivas recaídas. Además, consumir antibióticos reduce las poblaciones fisiológicas de bacterias intestinales y vaginales. Sin embargo, como la cándida es un hongo, es totalmente resistente a la acción antibiótica. Esto puede favorecer su crecimiento excesivo.
Vulvovaginitis Micótica Post-Antibióticos
El problema surge cuando el equilibrio de la microbiota intestinal se altera y descienden los microorganismos beneficiosos: entonces la cándida prolifera de manera excesiva y se vuelve patógena, produciendo toxinas y comprometiendo la permeabilidad intestinal y la funcionalidad de otras partes del cuerpo.
En caso de un episodio agudo de vulvovaginitis por cándida se propone usar, en primer lugar, soluciones vaginales para aliviar rápidamente la sintomatología y proteger la microbiota vaginal. Son soluciones calmantes y respetuosas que no barren la protección natural de la zona vaginal, y contienen normalmente aguas de manzanilla, caléndula, gel de aloe y extracto de semillas de pomelo (GSE) para combatir la infección. En paralelo, el tratamiento debe cubrir cualquier microorganismo que cause la vaginitis (hongos o bacterias), para garantizar la resolución del problema y no dejar posibilidad a una reinfección.
Si se aborda la problemática teniendo en consideración que la solución debe hacerse a nivel intestinal, se pueden resolver las reinfecciones vaginales con un protocolo de tratamiento que solucione la disbiosis intestinal y recupere la microbiota beneficiosa, que es la que impide que cándida vuelva a crecer descontroladamente. Esto incluye comprimidos a base de extractos de plantas, GSE y prebióticos, así como probióticos.
Candiduria (Infección Urinaria por Hongos)
La presencia de levaduras en la orina (candiduria) significa que se observaron células fúngicas -generalmente especies de Candida- en un análisis de orina o en un urocultivo. En muchos casos, este hallazgo representa contaminación de la muestra o una simple colonización (presencia de hongos sin causar enfermedad), pero también puede indicar una infección del tracto urinario o, en raras ocasiones, una infección invasiva más grave.
La colonización por Candida difiere de la infección en que esta última produce una reacción tisular. Las infecciones urinarias por hongos del tracto urinario afectan principalmente la vejiga y los riñones. La infección urinaria inferior por Candida suele producirse en pacientes con sonda urinaria, especialmente después de una terapia con antibióticos, aunque las infecciones por Candida y por bacterias con frecuencia se producen simultáneamente. La candidiasis renal suele diseminarse por vía hematógena, y en general se origina en el tracto gastrointestinal. Los pacientes con diabetes y los inmunocomprometidos debido a un tumor, sida, quimioterapia o fármacos inmunosupresores tienen un riesgo más alto.
Síntomas y Diagnóstico de Candiduria
La mayoría de los pacientes con candiduria son asintomáticos. La cistitis por Candida puede producir polaquiuria, tenesmo vesical, disuria y dolor suprapúbico. La hematuria es frecuente. Las bolas fúngicas o los bezoares pueden causar síntomas de obstrucción uretral. La mayoría de los pacientes con candidiasis renal de diseminación hematógena no presenta síntomas referidos a los riñones, pero puede mostrar fiebre resistente a los antibióticos, candiduria y deterioro no explicable de la función renal.
El diagnóstico de Candida se establece a partir del cultivo, por lo general, de orina. La diferenciación entre la colonización por Candida y la infección requiere evidencias de reacción tisular. En general, la cistitis se diagnostica en pacientes de alto riesgo con candiduria por la presencia de inflamación o irritación en la vejiga. La cistoscopia y la ecografía de los riñones y la vejiga pueden ayudar a detectar bezoares y obstrucciones.
Tratamiento de Candiduria
La candiduria asintomática raramente debe ser tratada, salvo en el caso de que se trate de un paciente con neutropenia, neonatos con bajo peso, o pacientes que van a ser sometidos a una manipulación urológica de las vías urinarias. Los pacientes sintomáticos, con neutropenia, con aloinjertos renales o sometidos a manipulaciones urológicas sí requieren tratamiento.
Las sondas de Foley y los tutores deben retirarse siempre que sea posible. Para la cistitis sintomática, el tratamiento se realiza con 200 mg de fluconazol por vía oral una vez al día durante dos semanas. Para pielonefritis, se prefieren 200 a 400 mg de itraconazol por vía oral una vez al día durante dos semanas. Para los hongos resistentes al fluconazol, se recomienda la anfotericina B. La flucitosina puede añadirse para pielonefritis resistente o para erradicar candiduria debida a especies no albicans. La irrigación de la vejiga con anfotericina B no está recomendada habitualmente.
Aun con una terapia local o sistémica aparentemente exitosa, son frecuentes las recidivas, y la probabilidad de que se produzcan aumenta con el uso continuo de una sonda urinaria.
Estrategias de Prevención y Tratamiento para Infecciones Recurrentes
Es esencial prestar atención a los síntomas y buscar atención urológica si las infecciones se vuelven recurrentes. Para disminuir el riesgo de ITUs recurrentes y de infecciones por levaduras post-antibióticos, se pueden considerar varias estrategias.
Hábitos y Estilo de Vida
- Hidratación adecuada: Beber de 8 a 10 tazas (entre 2 y 2.5 litros) de agua por día y orinar cada 2 a 4 horas. No contenga la orina por más de 3 o 4 horas.
- Higiene adecuada: Limpiarse correctamente después de hacer caca (de adelante hacia atrás) para evitar la migración de bacterias. Evitar el uso prolongado de productos irritantes como jabones perfumados, desodorantes vaginales o aerosoles femeninos, que pueden alterar el pH y la flora. No realizar duchas vaginales.
- Dieta saludable: Seguir una dieta con alto contenido de fibra (al menos 25 gramos por día), incluyendo frutas, verduras y granos integrales. Evitar o disminuir el consumo de alimentos altamente procesados, alimentos con azúcares añadidos, carnes rojas y bebidas con alcohol, ya que las cándidas se alimentan principalmente de hidratos de carbono.
- Manejo del estrés: Reducir el nivel de estrés, ya que un ritmo de vida agitado puede liberar cortisol y hacer que el intestino quede vulnerable a desequilibrios microbianos.
Suplementos y Medicamentos
- Jugo o suplementos de arándano: Se ha demostrado que el consumo de jugo o suplementos de arándano (en polvo o pastillas) disminuye el riesgo de ITUs recurrentes.
- D-Mannose, GennaMD o TheraCRAN: Estos son suplementos naturales de venta libre que evitan que las bacterias se peguen a la uretra e ingresen a la vejiga.
- Probióticos: Permiten tener más bacterias buenas que ayudan a combatir las infecciones en la vejiga y a restaurar el equilibrio de la microbiota intestinal y vaginal, especialmente después del uso de antibióticos.
- Reemplazo de estrógeno vaginal: En mujeres perimenopáusicas y posmenopáusicas, el estrógeno vaginal ayuda a mantener un pH y una microbiota vaginal saludables, dificultando el crecimiento de bacterias nocivas.
- Methenamine: Es un medicamento recetado que elimina las bacterias nocivas en la vejiga. Se recomienda tomarlo con vitamina C para optimizar su efecto.
Tratamientos Específicos para ITU Recurrente
Para las ITUs recurrentes, se pueden considerar opciones como la profilaxis continua antimicrobiana en dosis bajas o la profilaxis postcoital. Estos regímenes incluyen medicamentos como nitrofurantoína, fosfomicina trometamol, trimetoprim o cefalexina (durante el embarazo), administrados por periodos prolongados o después de las relaciones sexuales.
La cistitis no complicada se define como cistitis aguda, esporádica o recurrente limitada a mujeres no embarazadas en quienes no se conocen anomalías anatómicas y funcionales relevantes en el tracto urinario o comorbilidades. Se recomienda el tratamiento con antibióticos adecuados, cuya elección y duración deben ser guiadas por un profesional de la salud.
Es fundamental buscar atención médica especializada para el adecuado diagnóstico y tratamiento de cualquier infección urinaria o por levaduras. Ignorar o no tratar correctamente una infección puede llevar a complicaciones graves y empeorar la condición. Ante cualquier síntoma, llame a su proveedor de cuidados de la salud de inmediato.