La administración de ventilación a presión positiva (VPP) efectiva es un pilar fundamental en la reanimación neonatal. Cuando la VPP convencional con máscara facial y reanimador manual resulta ineficaz o se prolonga sin obtener una respuesta clínica positiva, es crucial considerar la instalación de una Vía Aérea Alternativa (VAA). Este procedimiento invasivo busca asegurar una ventilación adecuada y segura para los neonatos que lo requieren, especialmente en situaciones donde las condiciones anatómicas o la falta de respuesta a las medidas iniciales lo ameritan.
El objetivo primordial de la VAA es establecer un acceso seguro a la vía aérea para lograr la ventilación pulmonar en recién nacidos (RN) que no responden a la ventilación con mascarilla y reanimador manual. Esto cobra especial relevancia en escenarios complejos como la presencia de malformaciones de la vía aérea, hernia diafragmática o en neonatos extremadamente prematuros que necesitan la administración de surfactante pulmonar. La correcta implementación de este procedimiento exige una meticulosa preparación de equipos e insumos específicos, una comunicación y coordinación ejemplares por parte del equipo reanimador, y un liderazgo eficaz.
Introducción a la Vía Aérea Alternativa y el Esquema MR. SOPA
Al momento de administrar ventilación a presión positiva, es fundamental que esta sea efectiva. Para lograrlo, a veces es necesario implementar los pasos correctivos de la ventilación, conocidos como MR. SOPA, siendo la instalación de una vía aérea alternativa el último paso de esta secuencia. La vía aérea alternativa permitirá que un recién nacido se ventile de manera casi certera, utilizando un dispositivo invasivo.
Este capítulo se relaciona estrechamente con el de ventilación a presión positiva, ya que la VAA constituye un método alternativo para administrarla. Asimismo, está vinculada al de compresiones torácicas, dado que ambas acciones pueden realizarse en paralelo.

Fundamentos y Objetivos de la Vía Aérea Alternativa
El objetivo principal de la VAA es garantizar una vía aérea permeable y segura para la ventilación pulmonar en aquellos neonatos que no responden a las técnicas convencionales. Esto incluye situaciones específicas donde la ventilación con mascarilla y reanimador manual no es suficiente o cuando existen anomalías anatómicas que dificultan el acceso a la vía aérea.
La VAA se convierte en una herramienta indispensable para:
- Asegurar la ventilación en RN que no responden a la VPP con mascarilla.
- Manejar casos con malformaciones de la vía aérea.
- Abordar neonatos con hernia diafragmática.
- Facilitar la administración de surfactante pulmonar en prematuros extremos.
Aspectos Técnicos y Consideraciones para la Vía Aérea Alternativa
La decisión de introducir una vía aérea alternativa se basa en la evaluación continua de la efectividad de las medidas de ventilación empleadas. Se deben considerar las siguientes situaciones:
Indicaciones para el Uso de Vía Aérea Alternativa
- Ventilación con bolsa, máscara, inefectiva o VPP prolongada: Cuando la VPP con máscara no logra una mejoría clínica evidente o se mantiene por un tiempo considerable sin respuesta.
- Requerimiento de compresiones torácicas: Se recomienda enfáticamente haber asegurado una vía aérea alternativa durante al menos 30 segundos antes de iniciar el masaje cardíaco. El uso de un tubo endotraqueal (TET) o una máscara laríngea facilitará una coordinación más efectiva entre la VPP y las compresiones torácicas.
¿Cuándo se Considera Introducir una Vía Aérea Alternativa?
Se debe considerar la introducción de una VAA en caso de que la Ventilación a Presión Positiva (VPP) realizada con una máscara facial no esté siendo efectiva, o cuando la VPP se mantiene por algunos minutos sin lograr una respuesta positiva.
¿Cuándo se Recomienda Enfáticamente Introducir una Vía Aérea Alternativa?
Se recomienda enfáticamente introducir una VAA si se requieren compresiones torácicas, en RN con hernia diafragmática, para la administración de surfactante y para la succión directa de la tráquea si la vía aérea está obstruida.
Preparación y Ejecución del Procedimiento
La instalación de una vía aérea alternativa requiere la presencia de una persona con experiencia en intubación. Si se anticipa la necesidad de este procedimiento, dicho integrante debe estar presente en la sala de reanimación desde el inicio.
Estimación del Tamaño del Dispositivo: Es confiable utilizar el peso o la edad gestacional para estimar el tamaño del Tubo Endotraqueal (TET) a utilizar. De igual manera, la hoja del laringoscopio debe seleccionarse de acuerdo con la edad gestacional del neonato.
Tiempos y Coordinación: El procedimiento debe completarse idealmente en un tiempo no mayor a 30 segundos, lo que exige una coordinación perfecta entre los miembros del equipo.
Posición y Orientación: Se debe mantener en todo momento la posición de olfateo del RN. La cuna debe estar en el plano medio y, al tratarse de una superficie plana, la cabeza del neonato debe quedar, idealmente, al nivel del abdomen superior o la parte inferior del pecho del operador.
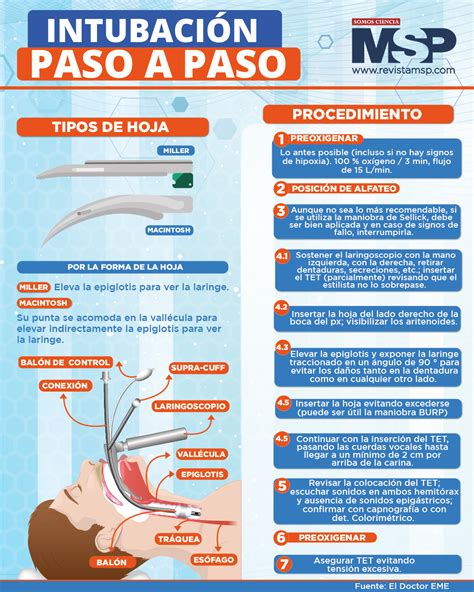
Confirmación de la Ubicación y Profundidad
Los métodos primarios de confirmación de la inserción del TET en la tráquea son la demostración de CO2 exhalado y el aumento rápido de la Frecuencia Cardíaca (FC). Si se mantendrá el TET después de la reanimación, su ubicación debe confirmarse con una radiografía de tórax.
Para determinar la profundidad de la inserción del TET, se recomienda utilizar la Distancia Naso Trago (DNT) o la tabla de profundidad estandarizada.
El Esquema MR. SOPA: Pasos Correctivos para la VPP
El acrónimo MR. SOPA representa una secuencia de pasos correctivos diseñados para optimizar la efectividad de la Ventilación a Presión Positiva (VPP) en la reanimación neonatal. Cada letra corresponde a una acción específica:
| Letra | Descripción del Paso Correctivo |
|---|---|
| M | Máscara (ajustar) |
| R | Reposición (de la vía aérea) |
| S | Succión (en boca y nariz) |
| O | “Open” (Boca abierta) |
| P | Presión (aumentar) |
| A | Alternar (forma de ventilación / Vía Aérea Alternativa) |
Desarrollo del Esquema MR. SOPA
El desarrollo del MR. SOPA sigue una secuencia lógica para abordar los posibles problemas en la VPP:
- "M" de Máscara: El primer paso es asegurar un buen sellado de la máscara.
- "R" de Reposición: Si el ajuste de la máscara no es suficiente, se procede a reposicionar la cabeza del neonato. Después de realizar estas dos acciones, se aplican dos ventilaciones asistidas y se evalúa si el pecho se moviliza. Si se logra la movilización del pecho, se continúa con la VPP por 30 segundos y se reevalúa. Si el pecho no se mueve, se pasa al siguiente par de acciones correctivas.
- "S" de Succión: Se verifica la presencia de secreciones en la vía aérea, aspirando boca y luego nariz con una pera de goma o sonda de aspiración.
- "O" de Open (Boca abierta): Tras la succión, se abre la boca del neonato, se instala la máscara, se revisa la posición y se aplican dos ventilaciones asistidas, evaluando nuevamente la movilización del pecho. Si el pecho se mueve, se continúa con VPP por 30 segundos. Si no hay movilización, se procede al siguiente paso.
- "P" de Presión: Se aumenta la presión de compresión de la bolsa de reanimación o la presión inspiratoria máxima (PIM) del dispositivo de presión de transporte (DPT), aproximadamente entre 5 a 10 cm H2O, sin exceder un máximo transitorio de 40 cm H2O. Se realizan dos ventilaciones asistidas y se evalúa la movilización del pecho. Si existe movilización rítmica, se continúa con VPP efectiva por 30 segundos.
- "A" de Alternar (Vía Aérea Alternativa): Si el pecho del neonato no se mueve después de los pasos anteriores, se verifica la última letra, "A", que indica la necesidad de instalar una vía aérea alternativa, como un tubo endotraqueal o una máscara laríngea.
Una vez instalada la vía aérea alternativa, se debe evaluar su ubicación, verificar la entrada de aire a ambos campos pulmonares, observar si el pecho se moviliza y aplicar VPP por 30 segundos. Al lograr movilizar el pecho del neonato al ritmo de la ventilación asistida, ya sea aplicando dos, cuatro o los seis pasos correctivos, se debe ventilar por 30 segundos más, contando como tiempo cero el momento en que el pecho comienza a moverse. El ayudante debe anunciar en voz alta: "Ahora el pecho se mueve".
Intubación endotraqueal neonatal
Evaluación y Manejo Post-VPP Efectiva
Al cabo de los 30 segundos de VPP efectiva, se evalúa la frecuencia cardíaca (FC) y el esfuerzo respiratorio. Los posibles escenarios son:
- FC ≥ 100 lpm y esfuerzo respiratorio presente/llanto vigoroso: Suspender la VPP gradualmente. Revisar la saturación de hemoglobina (SatHb) y ajustar la necesidad de oxígeno según el objetivo de SatHb. Mantener el control de la SatHb y del esfuerzo respiratorio.
- FC ≥ 100 lpm y esfuerzo respiratorio, pero con ventilación dificultosa y/o SatHb por debajo del objetivo: El uso de CPAP podría mejorar el cuadro clínico.
- FC ≥ 100 lpm sin esfuerzo respiratorio: Continuar proporcionando VPP y reevaluar la FC y el esfuerzo respiratorio en un nuevo ciclo de 30 segundos, revisando la SatHb y ajustando el aporte de oxígeno si es necesario.
- FC < 100 lpm: Revisar la efectividad de la VPP y aplicar pasos correctivos si es necesario. Si persiste, considerar el uso de una vía aérea alternativa para continuar la VPP, esperando que el neonato mueva el pecho por otros 30 segundos, para revisar la SatHb y ajustar el oxígeno si es necesario, finalizando con una nueva reevaluación.
- FC < 60 lpm: Aplicar los pasos correctivos, considerando la introducción de una vía aérea alternativa. Ventilar con vía aérea alternativa por 30 segundos, revisar y considerar la necesidad de incrementar el oxígeno suplementario para reevaluar. Si la FC continúa por debajo de 60 lpm, incrementar el aporte de oxígeno al 100% e iniciar compresiones torácicas coordinadas con la ventilación.
Diferenciación en la Evaluación de la VPP
Es importante diferenciar dos aspectos relevantes en la evaluación de la aplicación de la VPP:
- Primera evaluación (a los 15 segundos): El objetivo es controlar que la ventilación aplicada sea efectiva. Se busca saber si la FC aumenta y/o si el pecho se mueve sincrónicamente al ritmo de la VPP. Por lo tanto, se debe preguntar si la FC aumenta y si el pecho se mueve.
- Evaluación final (al cabo de 30 segundos de VPP efectiva): Se evalúa la FC. Si es igual o mayor de 100 lpm, traduce que la aplicación de la VPP ha sido exitosa. En ese momento, será primordial saber si, adicionalmente, el RN está ventilando espontáneamente, con el objetivo de suspender la ventilación asistida. Por lo tanto, corresponderá preguntar si el RN tiene esfuerzo respiratorio propio.
tags: #mr #sopa #reanimacion #neonatal