Las personas con diabetes son más susceptibles a diversas complicaciones de salud, y las infecciones por levaduras, también conocidas como candidiasis, son una de ellas. Esto se debe a que los niveles elevados de glucosa en sangre, característicos de la diabetes, crean un ambiente propicio para el crecimiento de levaduras, especialmente del género Candida. La levadura se alimenta de azúcar, por lo que un exceso de glucosa en el organismo facilita su proliferación.
Además de la hiperglucemia, la diabetes puede comprometer la función inmunológica, disminuyendo la capacidad del cuerpo para combatir infecciones. Ciertos medicamentos utilizados para tratar la diabetes, como los inhibidores del SGLT-2, también pueden aumentar el riesgo de candidiasis al promover la eliminación de glucosa a través de la orina, creando un caldo de cultivo para los hongos.

Causas y Factores de Riesgo
Las causas de la candidiasis en pacientes diabéticos son multifactoriales. Entre los factores más comunes se encuentran:
- Niveles elevados de glucosa en sangre: Especialmente cuando superan frecuentemente los 250 mg/dL.
- Uso de antibióticos: Pueden alterar la flora microbiana normal, favoreciendo el crecimiento de levaduras.
- Estrés intenso: Puede afectar la respuesta inmune del organismo.
- Humedad prolongada: El uso de ropa interior o trajes de baño húmedos durante mucho tiempo crea un ambiente favorable para el crecimiento fúngico.
- Ciertos productos de higiene femenina: Pueden alterar el pH natural y la flora vaginal.
- Medicamentos para la diabetes: Específicamente los inhibidores del SGLT-2.
- Función inmune comprometida: La diabetes puede debilitar el sistema inmunológico.
- Alteraciones anatómicas de la vía urinaria: Como cistocele o rectocele.
- Disfunción neurógena vesical: Común en diabéticos, puede llevar a un residuo de orina que favorece la colonización bacteriana y fúngica.
En el caso de infecciones urinarias, la diabetes mellitus es un factor de riesgo independiente de infección urinaria nosocomial. La prevalencia de bacteriuria (presencia de bacterias en la orina) es significativamente mayor en mujeres diabéticas en comparación con la población general.
Síntomas de la Candidiasis
Los síntomas de la candidiasis pueden variar según la localización de la infección. Si bien los primeros signos pueden ser sutiles, con el tiempo se vuelven más evidentes y difíciles de ignorar.
Candidiasis Genital
En mujeres (Candidiasis vulvovaginal):
- Picazón intensa.
- Ardor.
- Enrojecimiento e hinchazón de la vulva y la zona circundante.
- Secreción vaginal blanca o grumosa.
- Dolor al orinar o durante las relaciones sexuales.
- Cambios en el pH vaginal debido a los altos niveles de azúcar.
En hombres:
- Tiña inguinal (afecta la ingle).
- Afectación del área alrededor de los testículos, parte interna de los muslos y nalgas.
- En personas no circuncidadas, puede afectar la cabeza del pene.
- Enrojecimiento, hinchazón y picazón en las zonas afectadas.
Candidiasis Oral (Albañidas o Muguet)
- Placas blanquecinas en la lengua, mejillas internas, paladar y garganta.
- Enrojecimiento e irritación.
- Sensación de algodón en la boca.
- Pérdida del gusto.
- Dolor al tragar.
Infecciones Urinarias por Hongos
La mayoría de los pacientes con candiduria (presencia de levaduras en la orina) son asintomáticos. Sin embargo, cuando la infección es sintomática, puede presentarse como:
- Cistitis por Candida: Polaquiuria (aumento de la frecuencia urinaria), tenesmo vesical (sensación de vaciado incompleto), disuria (dolor al orinar) y dolor suprapúbico. La hematuria (sangre en la orina) es frecuente. En casos de diabetes mal controlada, puede observarse neumaturia (presencia de gas en la orina) debido a cistitis enfisematosa.
- Pielonefritis por Candida: Fiebre elevada, dolor en la fosa renal o a la puñopercusión lumbar. Puede acompañarse de malestar general, escalofríos, náuseas y vómitos. La disuria y la polaquiuria pueden estar ausentes. En casos de diseminación hematógena, puede haber fiebre resistente a antibióticos, deterioro inexplicable de la función renal.
Diagnóstico
El diagnóstico de la candidiasis se basa en la evaluación clínica y, en muchos casos, en la confirmación mediante pruebas de laboratorio.
- Examen clínico: La evaluación de los síntomas y la inspección de las áreas afectadas son fundamentales.
- Urocultivo: Para identificar la presencia de levaduras en la orina y determinar su cantidad. En mujeres con síntomas, se considera patógeno un aislamiento de más de 100 UFC/ml de un enteropatógeno. En hombres, es más de 1.000 UFC/ml. Para hongos, la interpretación requiere considerar la clínica y la presencia de factores de riesgo.
- Cultivo de muestras: Se pueden tomar muestras de las áreas afectadas (vagina, boca, piel) para cultivo y confirmación.
- Cistoscopia y ecografía: Pueden ser útiles para detectar anomalías en la vejiga y los riñones, como bezoares (bolas de hongos) u obstrucciones.
- Hemocultivos: En casos de sospecha de candidemia (presencia de levaduras en la sangre).
Es importante diferenciar entre colonización (presencia de levaduras sin reacción tisular) e infección (presencia de levaduras con evidencia de inflamación o reacción tisular).
Tratamiento
El tratamiento de la candidiasis en pacientes diabéticos requiere un enfoque integral que aborde tanto la infección como el control de la diabetes subyacente. Puede requerir prueba y error para encontrar la opción más efectiva.
Tratamientos Antimicóticos
- Antifúngicos tópicos: Cremas, ungüentos o supositorios que se aplican directamente en la zona afectada. Son comunes para infecciones leves a moderadas y de venta libre (ej. butoconazol, clotrimazol, miconazol, terconazol).
- Antimicóticos orales: Medicamentos como el fluconazol (Diflucan) o el itraconazol se utilizan para infecciones más extensas o recurrentes. En casos de infecciones graves o resistentes, se puede considerar la anfotericina B o la flucitosina, administradas bajo supervisión médica.
- Irrigación vesical: En algunos casos de infecciones resistentes, se ha utilizado la irrigación de la vejiga con anfotericina B, aunque su uso es menos común actualmente.
La duración del tratamiento varía según la gravedad y la localización de la infección, pero generalmente oscila entre 2 semanas para cistitis y pielonefritis, y puede prolongarse en casos recurrentes o complicados.
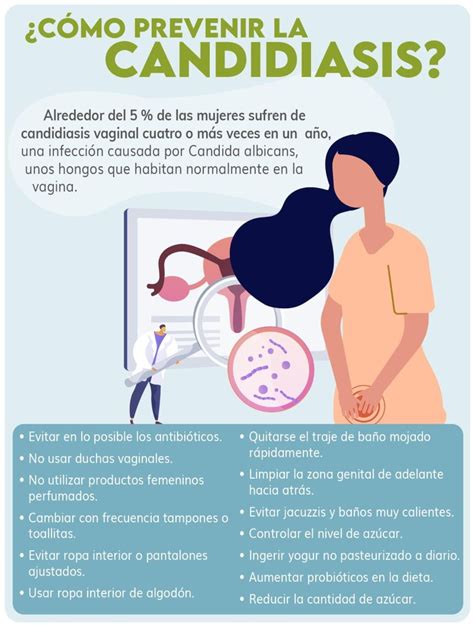
Medidas Adicionales y Prevención
El control estricto de la diabetes es fundamental para prevenir y manejar eficazmente las infecciones por hongos.
- Control de azúcar en sangre: Mantener niveles óptimos de glucosa es la medida preventiva más importante.
- Prácticas de higiene: Mantener las áreas del cuerpo propensas a infecciones limpias y secas, especialmente en climas cálidos o durante el ejercicio.
- Ropa adecuada: Usar ropa interior transpirable, de algodón o fibras naturales, y evitar prendas sintéticas ajustadas que retienen la humedad.
- Dieta equilibrada: Una dieta saludable que apoye la función inmunitaria y fomente una microbiota equilibrada.
- Probióticos: El consumo de alimentos como yogur, o suplementos probióticos, puede ayudar a restablecer el equilibrio natural de bacterias y levaduras en el cuerpo.
- Evitar irritantes: Usar jabones suaves y evitar duchas vaginales o productos de higiene femenina agresivos.
- Manejo de la diabetes: Seguir el plan de tratamiento prescrito por el médico, incluyendo medicación, dieta y ejercicio.
Diabetes tipo 2 - Explicada Fácilmente Para Pacientes
Manejo de Recurrencias
Las infecciones por hongos, especialmente en mujeres, pueden ser recurrentes. El manejo de estas recurrencias en pacientes diabéticas no difiere significativamente del de la población general, pero requiere un seguimiento más estricto:
- Documentación: Es crucial solicitar urinocultivo y antibiograma para clasificar las recurrencias (recaídas o reinfecciones).
- Tratamiento prolongado: Las recaídas pueden requerir tratamientos más largos (2-4 semanas), mientras que las reinfecciones pueden manejarse con pautas cortas si son infrecuentes, o profilaxis poscoital o a largo plazo con dosis bajas de antimicrobianos si son frecuentes.
- Evaluación urológica: En casos de recurrencias persistentes, se puede considerar un estudio urológico completo.
- Profilaxis: Para mujeres con reinfecciones frecuentes relacionadas con la actividad sexual, se puede recomendar profilaxis poscoital o un tratamiento diario o tres veces por semana con dosis bajas de un antimicrobiano sensible durante 6-12 meses.
A pesar del tratamiento, las recidivas son frecuentes, especialmente si se utilizan sondas urinarias de forma continua. En mujeres posmenopáusicas, los estrógenos tópicos se han utilizado para tratar episodios repetidos de reinfección, aunque su experiencia en mujeres diabéticas es limitada.
Bacteriuria Asintomática en Diabéticos
La bacteriuria asintomática en pacientes diabéticos es una condición que genera debate en cuanto a su tratamiento. A diferencia de la población general sana, donde generalmente no requiere tratamiento (excepto en gestantes y niños), en diabéticos, la bacteriuria asintomática puede estar relacionada con una afectación renal y un mayor riesgo de complicaciones.
Algunos estudios sugieren que el tratamiento puede no ser necesario, ya que los pacientes tienden a recurrir fácilmente. Otros, sin embargo, recomiendan el tratamiento debido al riesgo y la gravedad de las infecciones urinarias altas en este grupo. La decisión de tratar debe ser individualizada, considerando los factores de riesgo del paciente y la evidencia clínica.
Pielonefritis Aguda en Diabéticos
Los pacientes diabéticos tienen un riesgo significativamente mayor de sufrir pielonefritis aguda (infección del riñón) en comparación con la población no diabética. La afectación puede ser bilateral.
Los síntomas incluyen fiebre elevada, dolor lumbar, malestar general, escalofríos, náuseas y vómitos. El manejo inicial implica evaluar la necesidad de hospitalización. En casos leves a moderados, se puede tratar de forma ambulatoria con antibióticos orales (fluorquinolonas, amoxicilina-clavulánico, cefalosporinas) durante dos semanas. Se debe descartar la pielonefritis enfisematosa mediante radiografía simple de abdomen. Si el paciente no responde al tratamiento en 72 horas, se debe sospechar una complicación o resistencia bacteriana y remitir al hospital.