La epilepsia es una afección cerebral que causa convulsiones recurrentes y se caracteriza por la presencia de crisis epilépticas no provocadas que se repiten en el tiempo. Afecta a más de 50 millones de personas en el mundo y puede presentarse en cualquier momento de la vida, en cualquier sexo y nivel socioeconómico. Las crisis epilépticas son la manifestación clínica de la enfermedad, produciéndose por una descarga eléctrica excesiva a nivel cerebral. El tipo de crisis depende del lugar del cerebro afectado, la velocidad de la descarga epiléptica a través del cerebro, la etiología de la epilepsia y la edad de la persona, por lo que no todas las personas con epilepsia tienen el mismo tipo de crisis epiléptica.
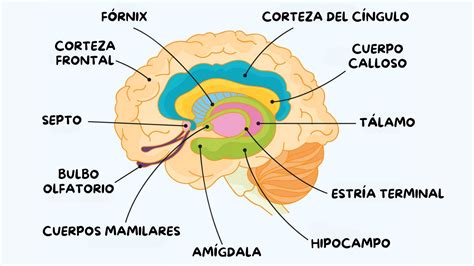
¿Qué es la Epilepsia Mioclónica Juvenil (EMJ)?
La epilepsia mioclónica juvenil (EMJ) es un síndrome epiléptico generalizado bien conocido, descrito por Janz y Christian. Se clasifica como una epilepsia generalizada genética con fenotipos variables. Clínicamente se caracteriza por iniciarse en la pubertad o adolescencia, generalmente entre los 10 y 25 años, con tres tipos de crisis de inicio generalizado: crisis motoras mioclónicas (CM) como tipo más frecuente, seguido de crisis motoras tónico-clónicas (CTCG), y ocasionales crisis no motoras (ausencias típicas). Las crisis mioclónicas se manifiestan como sacudidas únicas o repetitivas, abruptas, arrítmicas e involuntarias, que afectan predominantemente los hombros y los brazos, y suelen ocurrir al despertar por la mañana o después de la siesta.
La prevalencia de la EMJ oscila entre 1/3333 y 1/10000 individuos menores de 30 años, con una ligera predominancia en mujeres. El diagnóstico es fundamentalmente clínico, corroborado por información electroencefalográfica (EEG). El pronóstico de la EMJ suele ser favorable, con buena respuesta al tratamiento.
¿Qué es la Epilepsia Mioclónica Astática (EMAS)?
La epilepsia mioclónica astática (EMAS), también conocida como síndrome de Doose, es un síndrome epiléptico infantil poco común. Se caracteriza por crisis mioclónicas-atónicas, que parecen contracciones musculares bruscas seguidas de una pérdida repentina del tono muscular. Aunque el trastorno se define por la presencia de este tipo específico de crisis, las personas afectadas pueden tener otros tipos de convulsiones, como tónico-clónicas generalizadas y de ausencia. Antes de que comiencen las convulsiones, la mayoría de los niños con EMAS se desarrolla normalmente. La primera convulsión en muchos casos es una crisis tónico-clónica generalizada. La EMAS es poco común, representando solamente entre el 1 y el 2% de los casos de epilepsia, afectando a menos de 1 de cada 100,000 niños cada año.
¿Qué sucede realmente durante una convulsión?
Causas Generales de la Epilepsia
En aproximadamente la mitad de las personas con epilepsia, no se encuentra una causa identificable. Sin embargo, en otros casos, la epilepsia puede ser el resultado de diversas condiciones y factores:
- Influencia genética: Algunos tipos de epilepsia suelen ser hereditarios, y se han asociado a genes específicos. Un niño puede presentar cambios genéticos que no heredó de sus padres.
- Traumatismo craneal: Las lesiones en la cabeza son la causa de algunos casos de epilepsia.
- Factores en el cerebro: Los tumores cerebrales pueden causar epilepsia. La forma en que se forman los vasos sanguíneos en el cerebro, como las malformaciones arteriovenosas y cavernosas, también puede provocar convulsiones.
- Infecciones: Infecciones del sistema nervioso central (como meningitis o encefalitis).
- Lesiones antes del nacimiento: Antes del nacimiento, los bebés son sensibles al daño cerebral que puede originarse por diversos factores, como una infección en la persona embarazada, malnutrición o falta de oxígeno.
- Afecciones del desarrollo: La epilepsia aparece acompañada de afecciones del desarrollo, siendo las personas con autismo más propensas a tener epilepsia.
- Accidentes cerebrovasculares y otras enfermedades vasculares: Pueden causar daño cerebral que desencadena convulsiones y epilepsia.
- Demencia: En adultos mayores, puede ser una causa subyacente.
- Episodios de fiebre en la infancia: A veces, la fiebre alta en la infancia puede causar convulsiones, aunque los niños con convulsiones febriles no suelen tener epilepsia a largo plazo.
Causas Específicas de la Epilepsia Mioclónica Juvenil (EMJ)
Las causas de la EMJ son muy complejas y no se comprenden completamente, pero la historia familiar y los factores genéticos juegan un papel importante. Se considera un desorden más complejo del desarrollo neuronal.
- Influencia genética: Tiende a darse por familias, y la herencia es compleja, probablemente poligénica. Se ha indicado que la herencia es autosómica dominante. Se han descubierto 15 loci ligados a la EMJ.
- Mutaciones genéticas: Se han identificado mutaciones en varios genes que pueden causar o aumentar la probabilidad de desarrollar EMJ:
- Gen GABRA1: Proporciona instrucciones para hacer una proteína importante para que los iones de cloruro crucen la membrana celular, inhibiendo la señalización entre neuronas.
- Gen EFHC1: Más raramente, la EMJ se asocia a mutaciones en este gen, que pueden causar pequeñas malformaciones del desarrollo de la corteza. El dominio Myoclonina1/EFHC1 es el locus más importante, presente en 3-9% de las familias con esta epilepsia.
- Micro-disgenesis: El estudio histopatológico de Meencke y Janz encontró micro-disgenesis en algunos pacientes con EMJ, aunque estos hallazgos no han sido replicados consistentemente, manteniendo la controversia.
Causas Específicas de la Epilepsia Mioclónica Astática (EMAS)
En la mayoría de los casos de EMAS, la causa es desconocida. Sin embargo, se han identificado algunas variantes genéticas que pueden causar la enfermedad.
- Influencia genética: Alrededor del 34-44% de los pacientes tienen al menos un familiar con antecedentes de epilepsia, aunque el tipo de convulsión no siempre es el mismo entre los familiares.
- El espectro GEFS+ se caracteriza por crisis febriles o afebriles que se repiten en varias generaciones.
- Variantes genéticas específicas: Se han identificado cambios (variantes o mutaciones) en ciertos genes, los cuales pueden heredarse de los padres o aparecer de manera espontánea (de novo) sin antecedentes familiares:
- SLC6A1: Se reporta con mayor frecuencia y se asocia con discapacidades intelectuales graves, trastornos del lenguaje y dificultades en el movimiento. Codifica un transportador importante de GABA en el sistema nervioso central.
- SLC2A1: Asociado a diversos trastornos cerebrales, correlacionado con alteraciones en el habla, el movimiento y la capacidad intelectual, además de un tamaño de cabeza reducido. Las variantes de este gen causan la deficiencia de GLUT1, donde el cerebro no recibe suficiente glucosa.
- CHD2: Asociado con altos niveles de discapacidad intelectual y convulsiones fotosensibles.
Factores Desencadenantes de las Crisis Epilépticas
Los desencadenantes no son una causa de la epilepsia en sí, sino factores que pueden precipitar una crisis en personas que ya tienen la afección. La mayoría de las personas con epilepsia no tienen identificados desencadenantes específicos, pero a menudo existen factores que pueden facilitar la aparición de una convulsión:
- Emociones intensas o estrés: Son los desencadenantes más frecuentes descritos, a menudo asociados con cansancio y alteración del ritmo del sueño.
- Fiebre: Un desencadenante frecuente, especialmente en ancianos y niños.
- Privación del sueño o fatiga extrema: La disminución del número de horas habituales de sueño puede favorecer la aparición de crisis epilépticas, sobre todo en las personas con epilepsia generalizada idiopática y EMJ.
- Consumo de alcohol: Puede interaccionar con fármacos antiepilépticos y es un precipitante importante, especialmente en las Epilepsias Generalizadas Idiopáticas. El consumo excesivo o incluso pequeñas cantidades pueden desencadenar crisis.
- Consumo de drogas ilegales: Sustancias estimulantes (cocaína, éxtasis, heroína) pueden causar crisis o aumentar su frecuencia. La retirada brusca de drogas depresoras (cannabis) también puede provocarlas.
- Estímulos sensoriales específicos (crisis reflejas):
- Fotosensibilidad: Tipo de crisis poco frecuente (2-3%), desencadenadas por estímulos luminosos parpadeantes (5 a 30 por segundo), como el sol entre árboles, luces de discoteca, videojuegos y ordenadores. Las telas de rayas también pueden ser un factor. Se observa una respuesta fotoparoxística en el EEG.
- Cierre de los párpados: Puede inducir crisis, generalmente de ausencias con mioclonías palpebrales o faciales, en algunos pacientes.
- Incumplimiento del tratamiento: La causa más frecuente de recurrencia de la epilepsia es el abandono o el olvido de la medicación.
Diagnóstico y Tratamiento
El diagnóstico de la epilepsia es esencialmente clínico, realizado por el neurólogo en base a una adecuada historia y examen físico. Los exámenes complementarios, como el electroencefalograma (EEG), son cruciales para precisar y clasificar el tipo de epilepsia. En la EMJ, el EEG interictal muestra descargas de polipuntas-ondas y puntas-ondas generalizadas con una frecuencia de 3-5,5 Hz, y hasta el 90% de los pacientes no tratados pueden presentar una respuesta fotoparoxística. Las pruebas de neuroimagen, como la resonancia magnética (RM), suelen ser normales en EMJ y no son necesarias para el diagnóstico en casos típicos, aunque estudios morfométricos cuantitativos han mostrado pequeñas diferencias. Para la EMAS, el diagnóstico se basa en los síntomas clínicos y los hallazgos en el EEG, y las pruebas genéticas pueden confirmar variantes en genes como SLC2A1.
El tratamiento se basa en un equilibrio entre evitar los factores desencadenantes y el uso adecuado de fármacos antiepilépticos (FAE). La mayoría de las personas pueden controlarse bien con un solo medicamento. Para la EMJ, el valproato sódico es el tratamiento más efectivo, aunque lamotrigina y levetiracetam también son opciones. En mujeres en edad fértil, se evita el valproato por el riesgo de malformaciones y deterioro del desarrollo cognitivo. Para la EMAS, si los medicamentos no funcionan bien, a menudo se recomienda la dieta cetogénica.