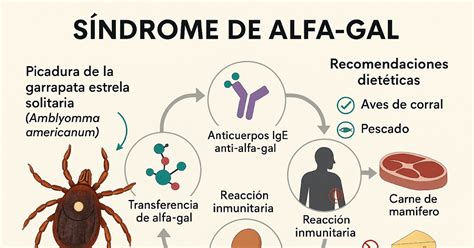
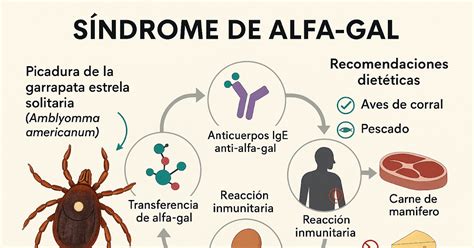
¿Qué es el Síndrome Alfa-Gal (AGS)?
El síndrome de alfa-gal (AGS) es una alergia grave, potencialmente mortal y una enfermedad transmitida por garrapatas. Cada vez es mayor el número de personas que se han visto obligadas a dejar el consumo de carnes de vaca, cerdo, cordero, especies cinegéticas como jabalí y ciervo. Tampoco pueden comer gominolas o gelatinas fabricadas con derivados de estos animales. Saborear un chuletón o un solomillo puede convertirse en una actividad de riesgo. La alergia a la carne roja es un tipo de alergia alimentaria que puede ocurrir tras la picadura de una garrapata.
La Molécula Alfa-Gal y su Origen
Alfa-gal es una molécula (galactosa-α-1,3-galactosa) que se produce de manera natural en el cuerpo de la mayoría de los mamíferos no primates, pero no de las personas. Este azúcar forma parte de un elevado número de proteínas y lípidos en los mamíferos. El cuerpo humano, al identificar alfa-gal como una amenaza, puede desencadenar una reacción alérgica, produciendo un anticuerpo de tipo IgE (inmunoglobulina E).
Transmisión por Picaduras de Garrapatas
El AGS suele comenzar con una picadura de garrapata. Cuando una garrapata pica, puede transferir alfa-gal de su saliva a la sangre de la persona. No está claro si las garrapatas producen por sí mismas esta sustancia, si lo hacen gracias a la presencia de ciertas bacterias en sus glándulas salivares, o si procede de la sangre de otros mamíferos a los que picó previamente. En los Estados Unidos, la garrapata estrella solitaria es la que se asocia con más frecuencia al síndrome de alfa-gal y, en menor medida, la garrapata de patas negras o la garrapata de patas negras occidental. En otros países, se han vinculado otras especies de garrapatas al síndrome de alfa-gal.
Síntomas de la Alergia a la Carne Roja y AGS
Los síntomas del síndrome de alfa-gal pueden variar de leves a graves y algunos podrían poner en peligro la vida. Las personas con síndrome de alfa-gal podrían no reaccionar a todos los productos que contengan alfa-gal, y algunas pueden presentar síntomas o reacciones diferentes cada vez que se exponen a alfa-gal, aun cuando se trate del mismo producto. No existen síntomas específicos de alergia a las carnes; como en cualquier otro tipo de alergia alimentaria, pueden ser variados tanto en localización como en gravedad, afectando a un único órgano o a una combinación de ellos.
Reacciones Inmediatas vs. Retardadas
Una característica distintiva de la alergia a alfa-gal es el retraso en la aparición de los síntomas. A diferencia de la alergia contra proteínas, donde los síntomas suelen aparecer en los primeros 30-60 minutos (menos de 2 horas) siguientes a la ingestión del alimento cárnico, la reacción contra el hidrato de carbono alfa-gal tarda más en manifestarse. Los primeros síntomas de urticaria y de anafilaxia se desencadenan en un rango de 2 a 6 horas, o incluso entre 3 y 8 horas, después de haber ingerido carne. Esto podría confundir a un paciente, porque es posible que no atribuya sus síntomas al hecho de haber consumido carne, si se trata de un alimento que consume frecuentemente. Se ha propuesto que la presencia de residuos de alfa-gal es más frecuente en la porción grasa, cuyo procesado y digestión es más lento que el de las proteínas. Esta hipótesis concuerda con el hecho de que las carnes magras provocan reacciones con menos frecuencia que los alimentos cárnicos con mayor contenido graso.
Gravedad y Variabilidad de los Síntomas
Cuando una persona alérgica a la carne roja come carne roja o algo elaborado con mamíferos, su cuerpo libera sustancias químicas como histamina, produciendo cuadros clínicos como urticaria (ronchas), edema de partes blandas (como la cara y las mucosas), dificultad respiratoria alta y baja (se pueden cerrar la garganta y los bronquios), dilatación de los vasos sanguíneos y hipotensión arterial. En casos más graves, pueden tener dificultades para respirar o desmayarse. La alergia estrictamente no depende de la cantidad ingerida del alimento; por ejemplo, se puede hacer un cuadro grave de anafilaxia con uno o dos granos de maní, y esto se aplica a otras alergias.
Además, la exposición a los alérgenos del alimento por inhalación puede causar síntomas nasales y/o asma, mientras que el contacto con la piel puede desencadenar urticaria o dermatitis de contacto por proteínas, una erupción eccematosa con enrojecimiento y vesículas, que aparece a los pocos minutos tras la manipulación del alimento en la zona de piel afectada y persiste durante varios días.
Casos de Anafilaxia
La anafilaxia es una reacción alérgica grave que eventualmente podría ser mortal si no es tratada a tiempo. En una anafilaxia, siempre está afectada más de una parte del cuerpo. Las personas que tienen reacciones alérgicas graves, también llamadas reacciones anafilácticas, pueden no encontrar un motivo claro debido al retraso en la aparición de los síntomas. El descubrimiento de esta peculiar alergia ha permitido a los investigadores relacionar las picaduras de garrapatas con muchos casos de anafilaxia que anteriormente habrían sido clasificados como "idiopáticos" o de causa desconocida.
🎤CASO REAL: Si sufres de ALERGIA o DOLOR ESTOMACAL, esta entrevista TE INTERESA
Diagnóstico del Síndrome Alfa-Gal
El diagnóstico de esta alergia comienza con la revisión del historial clínico y un examen físico apropiado por parte de un alergólogo u otro proveedor de atención médica.
Dificultad Diagnóstica
La dificultad del diagnóstico, como explica el Dr. Luis Fernández, alergólogo del hospital Marqués de Valdecilla en Santander, no es culpa de los pacientes ni de que al médico se le pase por alto, principalmente debido al retraso en la aparición de los síntomas. En algunos casos, se tardan años en descubrir la causa detrás de urticaria o malestar gástrico para los que no se había encontrado una explicación.
Pruebas Específicas
Para el diagnóstico, en primer lugar, se deben realizar estudios en sangre, los cuales no implican riesgos alérgicos para el paciente. Podemos estudiar varios alérgenos que pueden ser los responsables del cuadro clínico, buscando su IgE específica en la sangre. También se pueden realizar pruebas en la piel; por ejemplo, se han hecho prick tests con distintas carnes y también se puede hacer este examen con el cetuximab en el caso del alfa-gal. En cuanto al número de alérgenos que pueden estudiarse, el examen con mayor rendimiento es el test ALEX, un examen de sangre donde se estudia la IgE específica a 298 alérgenos moleculares (alimentarios, respiratorios y del látex), incluyendo algunos alérgenos de diferentes tipos de carnes. En el caso de la alergia a alfa-gal, las pruebas cutáneas suelen ser muy frecuentemente negativas, mientras que las determinaciones de IgE específica a las carnes y al azúcar alfa-gal son positivas y llevan al diagnóstico.
Tratamiento y Manejo
No hay, a día de hoy, un tratamiento que controle la enfermedad, y el único tratamiento para el síndrome de alfa-gal es evitar la ingestión de carnes rojas y otros productos derivados de mamíferos que puedan desencadenar reacciones. En Estados Unidos se estudian posibles formas de control.
Estrategia de Evitación
La recomendación más extendida y aceptada cuando ya se ha emitido el diagnóstico de alergia a las carnes es la dieta de evitación. La mayoría de los proveedores de atención médica les recomiendan a los pacientes con síndrome de alfa-gal que dejen de comer carne de mamíferos, como la de res, cerdo, cordero, venado o conejo. Es fundamental leer todas las etiquetas alimentarias atentamente, ya que los ingredientes pueden cambiar. También se debe evitar la contaminación cruzada, asegurándose de que cualquier persona que prepare la comida del paciente se lave las manos con agua y jabón antes de tocarla y tenga cuidado al comer fuera o pedir comida a domicilio. Se aconseja a los pacientes que reemplacen la carne por otro tipo de proteínas en su dieta, como aves y pescados, que no suelen causar reacciones similares. Algunos pacientes necesitan eliminar otras fuentes de alfa-gal, como los lácteos y ciertos medicamentos. También es importante evitar los cofactores frecuentes de alergia alimentaria, como el ejercicio, los AINE (antiinflamatorios no esteroideos, como el ibuprofeno) y el alcohol, ya que cuando se asocian a la toma de alimentos pueden dar lugar a reacciones más graves y con menos alimento ingerido.
Manejo de Emergencias: Anafilaxia
Si un paciente empieza a tener síntomas de una reacción alérgica grave, como dificultades para respirar, o si los síntomas afectan a más de una parte del cuerpo (por ejemplo, urticaria sumada a vómitos), debe usar un autoinyector de adrenalina (o epinefrina) de inmediato. Se recomienda llevar siempre encima dos autoinyectores, ya que algunas reacciones pueden requerir ambas inyecciones. Después de la inyección, se debe buscar atención médica de emergencia, llamando al 911 (o número de emergencia local) para una ambulancia, ya que podría haber una segunda oleada de síntomas graves. El manejo postural es importante para la anafilaxia; a un paciente que está hipotenso deberían levantarse las piernas, lo cual es una recomendación bastante simple, para facilitar el retorno venoso. Es posible que el paciente quede hospitalizado, sobre todo si el manejo y la recuperación han sido difíciles, si ha requerido varias dosis de adrenalina, de oxígeno, corticoides, antihistamínicos y fluidos endovenosos.
Precauciones con Productos Médicos
Las personas que tienen anticuerpos IgE frente a alfa-gal pueden presentar síntomas de alergia no solo al ingerir carnes y vísceras de mamíferos, sino también con ciertas sustancias o dispositivos médicos de origen animal que contienen el azúcar alfa-gal. Entre estos se incluyen el anticuerpo cetuximab (un fármaco para tratar algunos tipos de cáncer), los sueros de gelatina intravenosa, los sueros antiveneno, algunas vacunas, y otros productos como válvulas cardíacas de tipo biológico o ciertos óvulos vaginales antimicóticos. Aunque es poco frecuente, las personas con anticuerpos relacionados con el síndrome de alfa-gal pueden tener reacciones alérgicas a ciertos medicamentos y vacunas, como el cetuximab. Es fundamental evitar sueros de origen equino o bovino si se tiene esta alergia. Algunos ingredientes de precaución comunes en medicamentos incluyen la gelatina, estearato de magnesio de origen animal, glicerina, lactosa y ciertos productos biológicos.
Prevención
La mejor manera de prevenir el síndrome de alfa-gal es evitar las picaduras de garrapatas.
Medidas Contra las Picaduras de Garrapatas
- Mantenerse alejado de las zonas donde hay garrapatas: Tener cuidado en las zonas boscosas con césped alto y arbustos. Intentar permanecer en los senderos y no caminar por arbustos bajos ni hierba alta.
- Cubrirse: Cuando se esté en áreas boscosas o con mucho césped, usar zapatos y pantalones largos metidos en las medias, camisetas de manga larga, sombrero y guantes.
- Usar espray para insectos: En la piel, aplicar repelente para insectos con un 20 % o más de DEET, evitando el contacto con las manos, los ojos o la boca. Siga las instrucciones cuidadosamente. En la ropa y el equipo, usar permetrina.
- Revisarse: Revisarse a sí mismo, a los hijos y a las mascotas para detectar la presencia de garrapatas después de pasar tiempo al aire libre. Tomar una ducha lo antes posible al llegar al hogar, ya que las garrapatas suelen permanecer sobre la piel durante horas antes de que puedan prenderse.
- Quitar las garrapatas con cuidado: Si se detecta una garrapata, retirarla lo antes posible con una pinza pequeña, sujetándola cerca de su cabeza o boca con suavidad, sin apretar ni aplastar. Retirar toda la garrapata con un movimiento cuidadoso y firme. Luego, deshacerse de la garrapata y limpiar bien la herida con agua y jabón o aplicar un antiséptico. Lavar la ropa con agua caliente.
- Si se sale con un animal de compañía, recordar que es conveniente aplicarle algún antiparasitario externo autorizado.
Prevalencia y Factores de Riesgo
Entre 2010 y 2022, se identificaron más de 110 000 casos presuntos de síndrome de alfa-gal. No se conoce la cantidad real de casos en los Estados Unidos, pero podría haber hasta 450 000 personas afectadas. Se necesitan más datos e investigaciones para entender a cuántas personas afecta esta condición médica.
Distribución Geográfica y Grupos Vulnerables
La incidencia de picaduras de garrapatas es mucho mayor en el sur y el este de Estados Unidos, el hábitat tradicional de la garrapata estrella solitaria, aunque ahora se reportan cada vez más casos en los estados del norte y del oeste. La mayoría de los casos de síndrome de alfa-gal notificados en los Estados Unidos ocurren en estados del sur, el este y el centro del país. El Dr. Luis Fernández ha desarrollado trabajos sobre la enfermedad en el hospital santanderino que muestran que es más frecuente en hombres y en el medio rural. Se ha diagnosticado en Estados Unidos de Norteamérica, Francia, Alemania, Italia y España. Las personas que son picadas por garrapatas, especialmente aquellas que son picadas repetidamente, corren el riesgo de sensibilizarse y producir la IgE necesaria para luego causar reacciones alérgicas. Los cazadores pasan más tiempo al aire libre, caminan por zonas boscosas y pastos densos y se mantienen cerca del suelo, lo que los pone en mayor riesgo. También se contaminan más fácilmente cuando trabajan en contacto con los animales. La prevalencia de alergia alimentaria es de hasta un 8% en niños y se estima entre un 3 o 4% en adultos a nivel global. El ser humano invade el hábitat natural de los animales, por ejemplo, el de los ciervos, que se desplazan libremente en esa zona. Estos animales portan garrapatas, las cuales al morder a un humano inyectan su saliva que contiene alfa-gal.
Otros Tipos de Alergias a la Carne
Existen varios tipos de alergias a carnes. Normalmente, las alergias se desarrollan porque el paciente va montando una respuesta de anticuerpos IgE contra proteínas de distintas fuentes alimentarias. En general, la alergia a las carnes es poco frecuente. Los alérgenos mejor conocidos en los distintos tipos de carnes de mamíferos son ciertas proteínas (albúminas e inmunoglobulinas). Además, existen las alergias a los pescados azules y pescados blancos, pero hay pacientes que tienen una alergia exclusiva a un tipo de pescado, como el salmón, el atún o la merluza.
Alergia a Proteínas de la Carne (Ej. Síndrome Ave-Huevo)
En nuestro medio, la alergia a carnes es más frecuente con carnes de mamíferos herbívoros; existen variaciones geográficas importantes según los hábitos dietéticos locales (por ejemplo, alergia a carne de canguro en Australia o de foca en Alaska). Esta alergia alimentaria se produce más frecuentemente en personas con alergia respiratoria a aves (rinoconjuntivitis y/o asma) y que también padecen alergia alimentaria a la yema de huevo, constituyendo esta conjunción lo que se denomina síndrome ave-huevo. En este cuadro, la alergia respiratoria, producida por inhalación de albúmina proveniente de las plumas y deyecciones de aves (loros, periquitos, canarios, palomas, aves de corral, etc.), suele preceder a la alergia alimentaria, desencadenada por la ingestión de alimentos poco cocinados o crudos (tanto la yema de huevo, por ejemplo, en un huevo frito, como la carne de aves). Sin embargo, estas personas suelen tolerar la ingestión de huevo y carne de aves bien cocinados, ya que la albúmina es termolábil (se desnaturaliza con el calor). Esta forma de alergia al huevo (a la yema cruda o poco cocinada) es propia de adultos, a diferencia de lo que ocurre con la forma más común de alergia al huevo, en la cual la responsable es la clara, y que es típica de la infancia. Aunque muy raramente, algunas personas tienen síntomas alérgicos con la toma tanto de carne de pollo como de pescado.
Alergia a Carne de Vacuno y Leche
Las albúminas séricas y las inmunoglobulinas son proteínas que, además de en el suero y con ello en la carne, se encuentran en otros tejidos y secreciones (epitelio, leche, saliva, orina, etc.), y son bastante similares entre distintas especies. La albúmina y/o inmunoglobulinas bovinas están tanto en la carne de vacuno como en la leche, aunque en esta son alérgenos minoritarios. Así, ocurre que, si bien muy pocas personas alérgicas a la leche lo son también a carne de vacuno, la mayoría de los alérgicos a albúmina y/o inmunoglobulinas de la carne pueden ser alérgicos también a la leche. Se pueden producir sensibilizaciones primarias a la albúmina sérica y a las inmunoglobulinas, por vía inhalada o cutánea, que en primer lugar ocasionan alergia respiratoria y, de forma secundaria y por reactividad cruzada, reacciones alérgicas tras la ingestión de carne poco cocinada.
Evolución de la Alergia
Algunas personas nunca llegan a enterarse de si están o no sensibilizadas al no desarrollar síntomas. En otros casos se tardan años en descubrir la causa de los síntomas. Los síntomas de la alergia a la carne roja se pueden aliviar con el tiempo o desaparecer por completo. Cuando la alergia a la carne es secundaria a la alergia a alfa-gal, en los períodos en que no se sufren picaduras de garrapata los niveles de IgE frente a alfa-gal van disminuyendo, y ciertos pacientes vuelven a tolerar la carne de mamíferos. Sin embargo, las personas alérgicas a la carne roja pueden volverse más sensibles si les pica más de una garrapata.