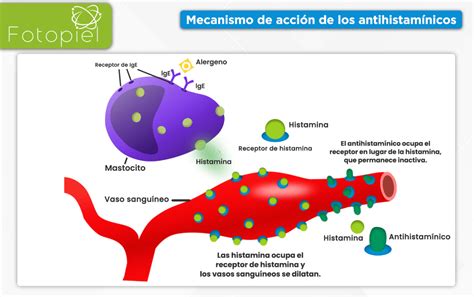
La clorfenamina es un fármaco antihistamínico comúnmente utilizado para aliviar los síntomas asociados a las alergias, la fiebre del heno (rinitis alérgica) y el resfriado común. Su mecanismo de acción consiste en inhibir de forma reversible y competitiva la fijación de la histamina a sus receptores H1, reduciendo así los efectos de las reacciones alérgicas. Estos síntomas incluyen estornudos, secreción nasal, ojos llorosos y picazón en la garganta.
Este antihistamínico está disponible en diversas presentaciones, como comprimidos y tabletas de 4 mg, así como en jarabe de 50 mg/100 mL. Se comercializa bajo diferentes marcas, incluyendo Chlor-Trimeton®, Aller-Chlor®, Chlo-Amine®, Polaramine®, Teldrin®, Blendox, Docsi, Prodel, Cloro-Trimeton y Clorfam, entre otras. En algunas formulaciones, la clorfenamina puede combinarse con otros medicamentos como paracetamol, cafeína, fenilefrina (un descongestionante) y amantadina (un antiviral para la gripe A).
Clasificación de Riesgos Farmacológicos en el Embarazo y la Lactancia
Es fundamental comprender cómo se clasifican los fármacos según su riesgo durante el embarazo y la lactancia para tomar decisiones informadas sobre su uso.
Categorías de Riesgo de la FDA en el Embarazo
La Administración de Alimentos y Medicamentos de EE. UU. (FDA) ha establecido distintas categorías de riesgo para los fármacos en el embarazo, basándose en datos epidemiológicos, estudios en animales y, en menor medida, en humanos. Estas categorías son:
- Categoría A: Medicamentos cuyos estudios en seres humanos no han demostrado ningún tipo de riesgo para el feto. Son sustancias cuyo uso en el embarazo es seguro.
- Categoría B: Se divide en dos grupos: sustancias estudiadas en animales sin mostrar riesgo fetal, pero sin estudios adecuados en mujeres embarazadas; y sustancias riesgosas en animales, pero sin daño demostrado en mujeres.
- Categoría C: Medicamentos cuyos estudios en animales muestran teratogénesis o algún otro efecto perjudicial en el embrión o feto, pero no hay estudios controlados que demuestren su efecto en mujeres embarazadas.
- Categoría D: Fármacos que están demostrados como riesgosos para el feto, pero hay circunstancias en las cuales el beneficio de usar este tipo de medicamentos supera el riesgo para el feto.
- Categoría X: Evidencias de riesgo fetal donde el riesgo supera cualquier beneficio. El uso de estos medicamentos está contraindicado durante el embarazo.
Categorías de la Academia Americana de Pediatría para la Lactancia
Para el consumo de fármacos durante la lactancia, la Academia Americana de Pediatría ha definido tres categorías:
- Categoría 1: Medicamentos contraindicados durante la lactancia, por haberse comprobado que causan efectos perjudiciales en el lactante.
- Categoría 2: Fármacos cuyo efecto sobre la lactancia en el ser humano es desconocido y que se podrían usar con precaución, con especial vigilancia del lactante por si hubiera alguna alteración.
- Categoría 3: Medicamentos compatibles con la lactancia.
Es importante recordar que no todo fármaco que se secreta en la leche está forzosamente contraindicado.
Clorfenamina Durante el Embarazo
El uso de la clorfenamina durante el embarazo requiere una evaluación cuidadosa. No se ha demostrado su inocuidad de manera absoluta, por lo que solo se utilizará cuando el beneficio para la madre supere claramente los posibles riesgos para el feto.
Está contraindicada en el primer trimestre del embarazo. El periodo más crítico para la administración de cualquier medicamento es entre las cuatro y diez semanas de gestación, lapso en el que ocurre la organogénesis. Antes de las cuatro semanas, rige la ley del “todo o nada”: el embrión sobrevive sin anomalías o muere. La teratogénesis se define como cualquier alteración morfológica, bioquímica o funcional inducida durante el embarazo, que se puede detectar en el parto o posteriormente; todo fármaco que pueda provocar estas alteraciones se considera teratógeno.
La mayoría de los estudios concluyen que el uso de la clorfenamina durante el embarazo no aumenta la probabilidad de defectos de nacimiento. Específicamente, la clorfenamina y la loratadina no parecen estar asociadas a una mayor incidencia de anomalías congénitas si se utilizan durante el embarazo. La clorfenamina se ubica en la categoría B de la FDA para el embarazo, y los antihistamínicos de primera generación, a los que pertenece, se consideran generalmente seguros durante este período.
No obstante, se ha notificado un caso de depresión respiratoria neonatal tras su uso en el tercer trimestre. Aunque no se ha establecido una relación causal definitiva, existe una ficha técnica que advierte de que el uso de clorfenamina en el tercer trimestre puede provocar reacciones en los recién nacidos. Por lo tanto, los antihistamínicos de elección durante el embarazo son la clorfenamina o la loratadina, siempre a la dosis más baja posible.
Normas para la Indicación de Fármacos en el Embarazo
Dada la complejidad del manejo de medicamentos en el embarazo, es crucial seguir estas normas:
- Indicar solo los fármacos que sean absolutamente necesarios, especialmente en el primer trimestre.
- Es muy importante informar a la embarazada sobre los peligros de la automedicación.
- Se debe usar la menor dosis eficaz durante el menor tiempo posible.
- Evitar los fármacos de reciente aparición, ya que generalmente carecen de estudios suficientes sobre su seguridad en el embarazo.
- Frente a un embarazo, se deben reevaluar los tratamientos de patologías crónicas, eligiendo los medicamentos más seguros.
- Considerar a toda mujer en edad reproductiva como una posible gestante.
Medicamentos En El Embarazo-PastoSaludE.S.E
Clorfenamina Durante la Lactancia
La información sobre el uso de clorfenamina durante la lactancia es limitada. Aunque no se informaron efectos secundarios en 5 bebés expuestos a la clorfenamina durante la lactancia en un estudio, la clorfenamina puede causar somnolencia en adultos y podría provocar el mismo efecto en bebés amamantados. De hecho, se ha descrito que la clorfenamina provoca somnolencia y mala alimentación en lactantes.
En general, los antihistamínicos solo deben utilizarse durante la lactancia cuando el imperativo clínico supere el daño potencial para el niño, y siempre se debe usar la dosis más baja posible durante el menor tiempo posible.
Si bien algunos fabricantes de otros antihistamínicos aconsejan evitarlos durante la lactancia debido a la presencia de cantidades significativas en la leche materna, la clorfenamina es considerada por la Sociedad Británica de Alergia e Inmunología Clínica como el antihistamínico sedante preferido debido a la amplia experiencia en su uso seguro. Sin embargo, tanto la loratadina como la cetirizina parecen mucho más seguras, ya que solo se han encontrado niveles bajos en la leche materna, por lo que su uso puede considerarse en caso necesario.
Vigilancia del Lactante y Consideraciones Específicas
Cuando se utiliza un antihistamínico sedante o no sedante, se debe vigilar al lactante para detectar posibles efectos secundarios como medida de precaución. Estos incluyen:
- Somnolencia: Por ejemplo, que el bebé no se despierte para comer o duerma más tiempo y con mayor frecuencia de lo esperado.
- Irritabilidad.
- Boca seca.
- Cambios en la alimentación: El lactante debe alimentarse bien y seguir ganando peso según lo previsto.
Los lactantes más pequeños y aquellos alimentados exclusivamente con leche materna corren un mayor riesgo de sufrir efectos secundarios. El uso de dosis mayores de antihistamínicos y durante períodos prolongados también aumenta el riesgo. Si se utiliza un antihistamínico sedante, es más probable que el lactante experimente somnolencia e irritabilidad, y se requiere una estrecha vigilancia. En caso de sospecha de síntomas en el bebé, es crucial comunicarse con el proveedor de atención de salud del niño.
El National Institute for Healthcare Excellence (NICE) aconseja evitar compartir la cama con el lactante cuando se haya utilizado medicación sedante, debido al mayor riesgo de muerte súbita inesperada en la infancia.
Hay datos contradictorios sobre el efecto de los antihistamínicos en la producción de leche materna, siendo las pruebas muy limitadas.
Consideraciones Generales y Efectos Secundarios
Las formas de administración y dosis de la clorfenamina dependen del criterio del médico, quien debe indicar la dosis apropiada para la enfermedad y el tiempo de tratamiento adecuado para cada paciente. Las dosis recomendadas para uso general son:
- Adultos y niños mayores de 12 años: 1 a 2 cucharaditas (5 a 10 mL) cada 4 a 6 horas.
- Niños de 6 a 11 años: Media a una cucharadita (2,5 a 5 mL) cada 4 a 6 horas.
- Niños de 2 a 6 años: Media cucharadita (2,5 mL) cada 4 a 6 horas.
Si se olvida una dosis, se debe ingerir inmediatamente, a menos que ya sea casi la hora de la siguiente dosis, en cuyo caso se debe omitir la olvidada y continuar con el horario de medicación normal.
Además de la somnolencia, la clorfenamina puede causar sequedad de boca y otros efectos adversos como retención urinaria o úlceras pépticas estenosantes. En raros casos, podría causar una reacción alérgica grave, con síntomas como hinchazón en la garganta, labios, lengua y/o ojos, así como picazón, enrojecimiento en la piel y dificultad para respirar. Otros posibles efectos incluyen vómito, diarrea, dolor epigástrico e hipotensión.
La clorfenamina puede interaccionar con depresores del sistema nervioso central como barbitúricos, tranquilizantes, somníferos o fármacos ansiolíticos, potenciando sus efectos. En niños, la sobredosis puede ser fatal, y en adultos puede llevar a toxicidad o psicosis.
En hombres, se han reportado algunos casos de baja actividad espermática con el uso a largo plazo de antihistamínicos, lo que podría afectar la fertilidad. Este efecto desapareció al suspender los medicamentos. En general, es poco probable que las exposiciones de padres o donantes de esperma aumenten los riesgos del embarazo.
En resumen, los antihistamínicos de primera generación como la clorfenamina se consideran generalmente seguros durante el embarazo, aunque se recomienda precaución, especialmente en el primer y tercer trimestre. Para la lactancia, aunque se excretan cantidades mínimas en la leche materna, se aconseja vigilancia del lactante por la posibilidad de somnolencia, y se prefieren loratadina o cetirizina si es posible. La decisión de usar cualquier medicamento durante el embarazo o la lactancia debe ser siempre consultada con un proveedor de atención médica, quien sopesará los beneficios frente a los posibles riesgos.
tags: #me #recetaron #clorfenamina #y #estoy #embarazada