Introducción a las Lesiones por Presión (LPP)
Las lesiones por presión (LPP), anteriormente conocidas como úlceras por presión (UPP), constituyen uno de los eventos adversos relacionados con la calidad en la atención sanitaria. Los pacientes quirúrgicos presentan factores de riesgo específicos que los hacen particularmente susceptibles al desarrollo de LPP. Aunque existe una creciente literatura sobre su prevalencia e incidencia, los datos epidemiológicos en pacientes perioperatorios en Chile son escasos. No obstante, la información disponible fundamenta la implementación de medidas preventivas, considerando a los pacientes sometidos a cirugías traumatológicas prolongadas como de especial riesgo.
El estado actual del conocimiento sobre las úlceras o lesiones por presión las describe como un evento adverso y, en un alto porcentaje, evitable. Por este motivo, son consideradas un problema de salud de gran relevancia, alineado con las agendas de seguridad del paciente y fundamental en la definición de políticas de cualquier sistema de salud.
Definición y Fisiopatología de las Lesiones por Presión
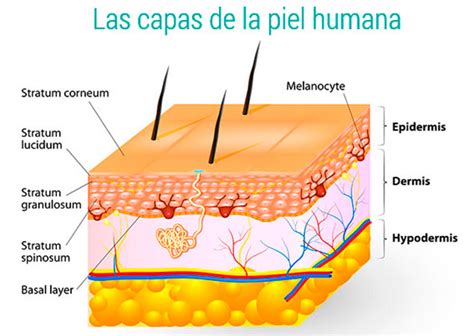
En 2016, el National Pressure Ulcer Advisory Panel actualizó la definición de las úlceras por presión, incorporando el conocimiento actual sobre su fisiopatología y modificando el paradigma de su aparición en pacientes susceptibles. Desde entonces, se utiliza el término lesiones por presión (LPP), definiéndolas como “un daño localizado en la piel y el tejido blando subyacente, generalmente sobre una prominencia ósea o relacionado con un dispositivo médico u otro. La lesión puede presentarse como piel intacta o una úlcera abierta y puede ser dolorosa. La lesión ocurre como resultado de una presión intensa y/o prolongada en combinación con el cizallamiento. La tolerancia de los tejidos blandos a la presión y al cizallamiento también puede verse afectada por el microclima, la nutrición, la perfusión, las condiciones comórbidas y el estado de los tejidos blandos”.
Vulnerabilidad de los Pacientes Perioperatorios a las LPP
Las organizaciones de atención de salud enfatizan la prestación de atención segura y de calidad, impulsando a los profesionales a desarrollar estrategias de prevención efectivas y basadas en evidencia científica para eliminar la aparición de LPP asociadas al cuidado de la salud, las cuales pueden ocurrir también en el marco de una intervención quirúrgica.
Los pacientes quirúrgicos son especialmente susceptibles al desarrollo de LPP debido a múltiples factores de riesgo complejos que solo se presentan en el entorno perioperatorio. A menudo, las LPP no se identifican en el postoperatorio inmediato, pudiendo manifestarse desde inmediatamente después del procedimiento hasta cinco días posteriores, e incluso presentarse como LPP de tejido profundo. Esto dificulta su detección, representando un desafío considerable para el equipo de salud responsable del paciente a lo largo de toda su estancia hospitalaria, incluyendo los procedimientos ambulatorios, en términos de detección adecuada, cuidado preventivo y curativo.
En la técnica quirúrgica de cirugías traumatológicas prolongadas, se requiere la aplicación de fuerzas y movimientos cizallantes, por ejemplo, para la instalación de material de fijación ósea. Esta situación, sumada a otros factores, incrementa la probabilidad de generar LPP en estos pacientes.
Las LPP perioperatorias representan un desafío significativo para el equipo de salud, y especialmente para enfermería, que gestiona el cuidado durante todo el proceso quirúrgico. Esto se debe a los factores de riesgo intrínsecos de los pacientes y a las condiciones de los procedimientos necesarios para resolver una condición mediante intervención quirúrgica.
Factores de Riesgo y Medidas Preventivas en Cirugías Traumatológicas Prolongadas
El objetivo de esta revisión es explorar, describir y discutir los factores de riesgo y las medidas preventivas en pacientes perioperatorios sometidos a cirugías traumatológicas prolongadas, especialmente aquellas que requieren posicionamiento en prono, basándose en la literatura actual.
Factores de Riesgo Intrínsecos
Los factores de riesgo intrínsecos son aquellos que afectan la capacidad de la piel para responder a la presión y a las fuerzas de corte o cizallamiento. Estos incluyen:
- Edad avanzada.
- Presencia de enfermedades comórbidas, como el uso crónico de medicamentos (p. ej., corticosteroides, agentes vasoactivos) o cáncer.
- Enfermedad vascular o cardiovascular.
- Diabetes mellitus.
- Bajo índice de masa corporal.
- Presión arterial baja sistémica.
- Niveles bajos de hemoglobina y hematocrito.
- Mal estado nutricional con bajos niveles de albúmina.
- Disminución de la presión arterial.
Factores de Riesgo Extrínsecos
Los factores de riesgo extrínsecos se relacionan con factores físicos y ambientales, e incluyen el cizallamiento, la fricción y la humedad.
Posicionamiento del Paciente en Decúbito Prono
En el paciente sometido a cirugía en posición prona, se deben considerar los siguientes aspectos:
- Posicionamiento del paciente: En la posición prona, la presión sobre la cara se mantiene en un promedio de 30 mmHg, pero puede alcanzar hasta 50 mmHg en áreas como el mentón y por encima del reborde supraorbital. La presión prolongada en los oídos, particularmente en el cartílago del pabellón auricular, puede provocar hematoma, condritis, isquemia o necrosis.
Un estudio publicado en Singapur evidenció una incidencia de lesiones faciales del 35% en pacientes en cirugía en posición prono. Las localizaciones de lesión más frecuentes fueron las mejillas y la frente, y se asociaron como factores de riesgo para el desarrollo de estas lesiones la edad avanzada y la duración prolongada de la cirugía.
En el resto del cuerpo, la presión excesiva puede generar problemas. Un 94% de las úlceras del pie diabético se producen en zonas de presión aumentada. Las presiones plantares elevadas, combinadas con la neuropatía (ausencia de sensibilidad), pueden conducir a la formación de callos que incrementan las zonas de presión.
Dispositivos de Descarga y Superficies de Apoyo
La prevención de las LPP en pacientes postrados, especialmente en entornos perioperatorios y de cuidados intensivos, se beneficia del uso de dispositivos de descarga y superficies de apoyo especializadas.
Superficies de Redistribución de Presión
La evidencia científica respalda la efectividad de diversas superficies de apoyo en la prevención de LPP. Las investigaciones sugieren que:
- Las superficies de aire de presión alterna podrían reducir la proporción de personas que desarrollan una nueva LPP en comparación con las superficies de espuma.
- No está claro si existe una diferencia en el riesgo de desarrollar nuevas LPP entre superficies de aire de presión y superficies de espuma.
- Existe evidencia de certeza baja de que las personas tratadas con superficies de aire de presión alterna pueden tener un mayor riesgo de desarrollar una LPP incidental que aquellas tratadas con superficies de aire de baja presión continua.
- Las superficies de espuma podrían aumentar la incidencia de las LPP en comparación con las superficies de aire de presión alterna y las superficies de aire de baja presión continua.
- Las superficies de aire a baja presión continua pueden reducir la proporción de personas que desarrollan una nueva LPP en comparación con las superficies de espuma.
- Al comparar superficies de aire de baja presión continua con otras superficies (aire a presión alterna, agua, gel), no hay resultados concluyentes sobre diferencias significativas en la prevención de LPP.
Las revisiones sistemáticas sobre camas, cubrecamas y colchones para la prevención y tratamiento de UPP concluyen que:
- En comparación con las superficies de espuma, las superficies de aire de baja presión continua pueden reducir el riesgo de LPP y mejorar la cicatrización de las úlceras.
- Las superficies de aire a presión alterna, en comparación con las de espuma, pueden reducir el riesgo de LPP y ser más rentables para su prevención.
- Las superficies de gel, en comparación con las de espuma, pueden reducir el riesgo de LPP, especialmente en quirófanos y centros de larga estancia.
Sin embargo, existe incertidumbre sobre la efectividad relativa de otras superficies de apoyo, y se requiere más investigación de alta calidad, particularmente en la comparación entre superficies de aire de baja presión continua y superficies de aire de presión alterna.
Clasificación de Superficies de Apoyo según Riesgo
Las Guías de Práctica Clínica (GPC) recomiendan el uso de Dispositivos de Alivio de Presión (DAP) según el riesgo de LPP:
- Bajo riesgo: Preferentemente, usar superficies estáticas.
- Riesgo medio: Preferentemente, superficie dinámica (superficies de aire de alterno de celdas pequeñas) o superficies estáticas de altas prestaciones (superficies de espumas especiales, colchones viscoelásticos).
- Riesgo alto: Preferentemente, superficies dinámicas (superficies de aire de alternante de grandes celdas).
Otras GPC sugieren, para riesgo bajo/moderado y LPP de categorías I y II, el uso de superficies viscoelásticas de alta especificación. Para riesgo alto y LPP de categorías III, IV y no categorizable, se recomienda superficie de aire de baja presión continua o de aire alternante.
Características de las Superficies Estáticas y Dinámicas
- Superficies Estáticas: Alivian la presión durante un período de tiempo determinado en las distintas zonas de apoyo. La asignación de la superficie debe basarse en el riesgo de desarrollar úlceras y ser costo-efectiva. Están indicadas en pacientes que no se movilizan por sí mismos (riesgo moderado a alto) o que son portadores de úlceras por presión.
- Superficies Dinámicas: Tienen características similares a las estáticas en cuanto al alivio de la presión y los ciclos de alternancia. Están indicadas en pacientes que no se movilizan por sí mismos (riesgo moderado a alto) o que son portadores de úlceras por presión.
Manejo de la Piel y Prevención en Pacientes Postrados
El manejo de la piel y la aplicación de medidas preventivas son cruciales para mitigar el riesgo de LPP en pacientes postrados y perioperatorios.
Técnicas y Consideraciones para la Movilización
La movilización de pacientes postrados requiere conocimientos de mecánica corporal y una planificación adecuada:
- Higiene de manos antes y después de la movilización.
- Identificación del paciente.
- Informar al paciente y familia sobre el procedimiento.
- Colocar la silla de ruedas en la posición más apropiada para facilitar la transferencia.
- Higiene de manos del paciente.
- Al sujetar, levantar y transportar cargas o cuerpos, mantenerlos lo más cerca posible del centro de gravedad, con presas firmes y cómodas.
- Mantener los pies separados a la altura de los hombros para lograr mayor estabilidad y equilibrio.
- Solicitar ayuda en momentos difíciles.
Mecánica corporal: qué es y cómo puede ayudar al cuidador a prevenir lesiones
Procedimiento para trasladar a un paciente:
- Colocar la cama del paciente en posición horizontal y asegurarse de que esté frenada.
- Una persona se coloca en el lado externo de la camilla, en el centro, y tira de la entremetida hacia sí, mientras la otra se coloca en la cabecera sujetando al paciente por los hombros, levantándolos y acercándolo hacia la camilla. Si es posible, retirar el cabecero de la cama para adoptar una postura más ergonómica usando la técnica de arrastre.
- Dejar al paciente en una posición cómoda.
- Colocar un brazo rodeando los hombros del paciente y el otro sobre el muslo que no está apoyado, cerca de la rodilla.
- Cubrir el sillón o silla con una sábana. Almohadillar la zona de la rueda para que no sea un obstáculo y se deslice mejor.
- Coger al paciente por debajo de los brazos. Flexionar el tronco del paciente invitándole a cargar el peso en sus pies, movilizando lateralmente la pelvis en descarga hacia la silla.
- Girar con el paciente hasta sentarlo en la silla. Ambas personas se colocarán a los lados del paciente y, usando una sábana sobre la que el paciente está sentado, le invitarán a flexionarse mientras se ayudan de la sábana para movilizar la zona de apoyo de los isquiones.
Posicionamiento y Soporte para Evitar Presión
Varias posiciones y soportes son fundamentales para prevenir la presión en áreas vulnerables:
- Extender los brazos a los costados, un poco separados del cuerpo y apoyados sobre la cama. Si hay flaccidez o espasticidad muscular, una almohada colocada debajo de cada brazo puede ayudar a mantener la postura.
- Estas posiciones también pueden ayudar a evitar el edema.
- Comprobar que las caderas estén rectas y colocar una almohada debajo del hueco poplíteo, dirigida hacia los pies para evitar el aumento de la presión en esta zona y el riesgo circulatorio. Si la cama es articulada, se puede prescindir de esa almohada arqueando ligeramente la cama.
- Si los pies tienden a la rotación interna o externa, cubrirlos con botas de estructura rígida o semirrígida, almohadilladas por dentro, para mantenerlos en posición de flexión. En este caso, se puede prescindir de la almohada en los tobillos. Prestar atención a los casos de espasticidad acentuada para no aumentarla.
- Descansar la cabeza sobre una almohada pequeña, evitando una excesiva distensión de la columna vertebral.
- Cambiar el apoyo sobre uno y otro lado de la cara.
- Colocar una almohada debajo de las piernas, de forma que los pies queden en posición de extensión con el empeine apoyado.
- Separar del cuerpo el brazo del lado sobre el que se apoya, flexionar el codo en un ángulo de 90º y apoyarlo sobre la cama (se deberá alternar con la posición en extensión del codo).
- En la posición antitrendelemburg, se inclina el plano de la cama de tal forma que la cabeza queda por encima de los miembros inferiores.
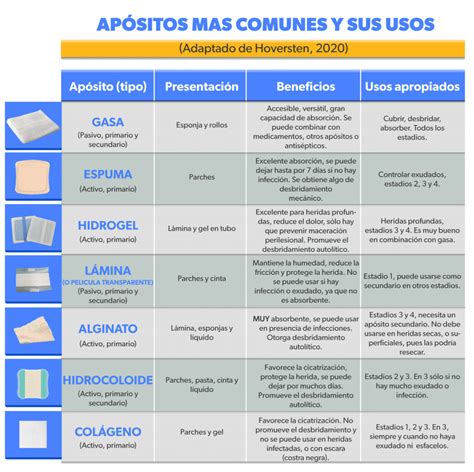
Uso de Apósitos y Ácidos Grasos Hiperoxigenados
Para la prevención de LPP en prominencias óseas, se pueden utilizar apósitos con capacidad para la reducción de la presión, que han demostrado mayor eficacia y mejor relación coste-eficacia que los vendajes almohadillados. La aplicación de Ácidos Grasos Hiperoxigenados (AGHO) ha demostrado ser efectiva para mejorar la oxigenación tisular y disminuir los radicales libres cutáneos, optimizando la hidratación de la piel y favoreciendo la circulación capilar.
Educación Sanitaria y Responsabilidad Compartida
La educación sanitaria es un instrumento fundamental para mantener y mejorar el nivel de salud de la población, buscando modificar conocimientos, actitudes y comportamientos de forma positiva. Se pretende informar, motivar y ayudar a la prevención, así como a la adopción de prácticas y estilos de vida saludables.
Los cuidadores del paciente, cuando sea posible, deben formar parte del equipo que participa en la prevención de estas lesiones. Implicar al anciano, dentro del núcleo familiar, es también de gran importancia. La evaluación del riesgo y la adopción de medidas específicas para este tipo de pacientes son parte de la responsabilidad de la enfermería perioperatoria, pero compartida con el equipo quirúrgico.
Mecánica corporal: qué es y cómo puede ayudar al cuidador a prevenir lesiones
Conclusiones sobre la Prevención de LPP
La afirmación de que el 95-98% de los casos de LPP son prevenibles subraya la exigencia de responsabilidades tanto a profesionales como a instituciones.
En el manejo de las LPP, la prevención es el mejor tratamiento. La valoración del riesgo debe realizarse al ingreso del paciente, reevaluarse durante su estancia y continuar hasta el alta, utilizando escalas validadas para determinar el riesgo.
Se deben programar los cambios posturales de manera individualizada, con mayor frecuencia en pacientes con colchón convencional que en aquellos sobre superficies de redistribución de presión. En períodos de sedestación, se deben efectuar movilizaciones horarias.
El uso de aparatos auxiliares para desplazar a los pacientes es esencial para reducir la fricción y la cizalla. En posición de sedestación, es importante asegurar un apoyo adecuado para los pies y utilizar cojines para mantener una postura recta y evitar el deslizamiento.
No se deben utilizar cojines con forma de flotador, ya que pueden provocar edema, congestión e isquemia. Se debe ser especialmente cuidadoso al reposicionar al paciente, ya que es el momento en que actúan principalmente las fuerzas de cizalla.
tags: #dispositivos #de #descarga #enfermeria #uso #a